臨床の紹介
当教室では脳血管障害や脳腫瘍の治療を中心に、脊椎脊髄疾患、先天性奇形など脳神経外科全般に亘り、最先端の治療を行っています。具体例としては、脳磁図(MEG)による術前の神経機能マッピング、ニューロナビゲーションシステムや術中DSAを用いた手術があげられます。また、脳神経外科の分野でも近年、低侵襲性の治療の必要性が高まり、神経内視鏡を用いた手術やマイクロマルチリーフコリメーターを用いた定位的放射線治療(ライナックナイフ)にも取り組んでいます。ライナックナイフの分野では日本有数の症例数を誇っています。マイクロサージェリーによる脊椎・脊髄の低侵襲外科治療も急速に発展している分野です。
脳腫瘍
脳腫瘍の手術においては術前のCT・MRI画像上に現在手術している位置がリアルタイムに表示される術中ナビゲーションシステムを用いることにより頭蓋底や脳深部の腫瘍への到達が確実になります。
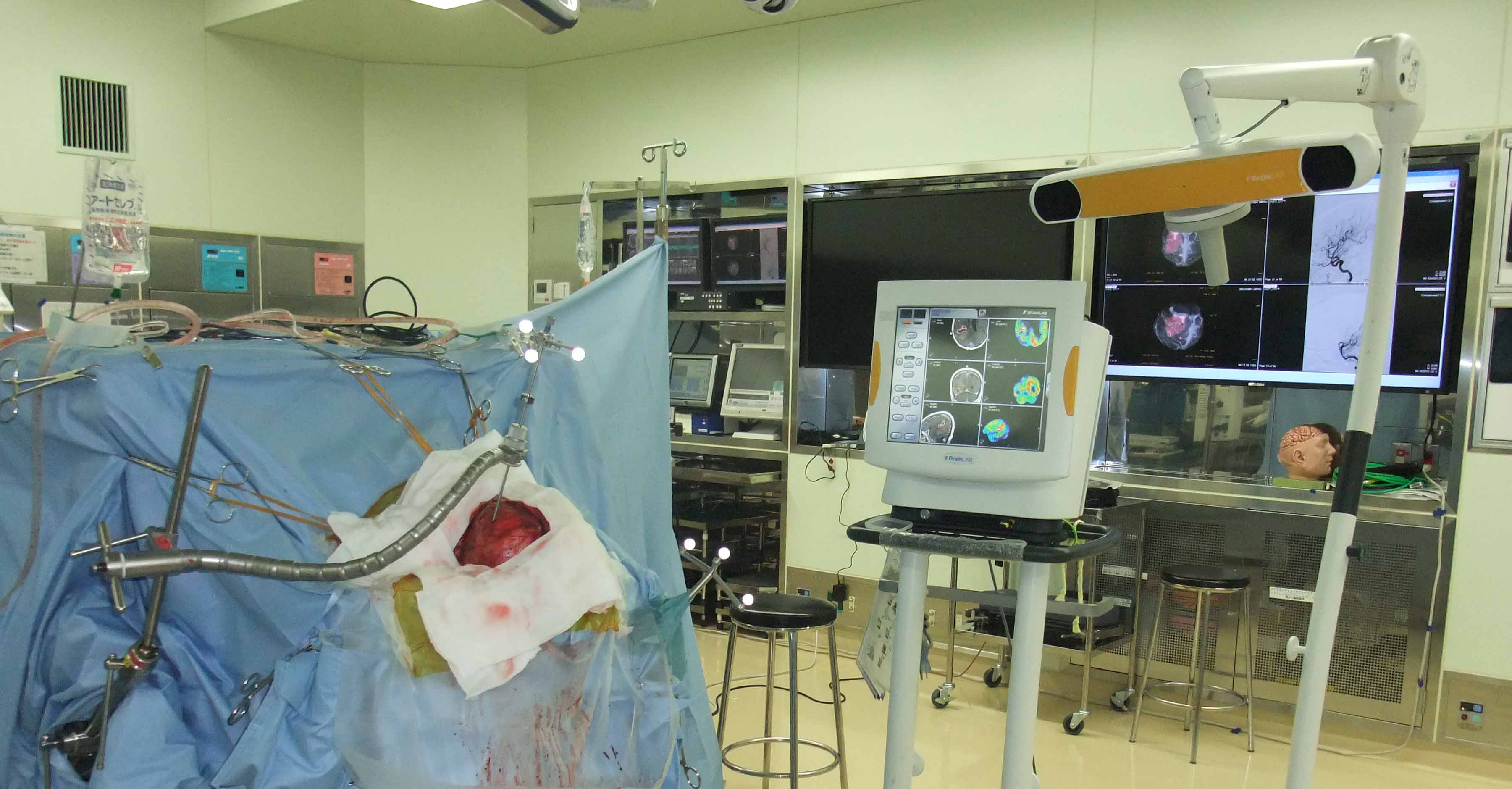
脳腫瘍の手術においては術前のCT・MRI画像上に現在手術している位置がに
リアルタイム表示される術中ナビゲーションシステムを用いることにより
頭蓋底や脳深部の腫瘍への到達が確実になります。
適切な術中診断、悪性度の判定に寄与できる。
| 【良性腫瘍手術内訳】 | 2018 | 2019 | 2020 |
| 髄膜腫 (ずいまくしゅ) |
35 | 33 | 18 |
| 聴神経腫瘍 (ちょうしんけいしゅよう) |
3 | 10 | 8 |
髄膜腫(ずいまくしゅ)・聴神経腫瘍(ちょうしんけいしゅよう)などの
良性脳腫瘍では脳神経機能の回復・温存を考え、詳細な術前手術検討を行い、
手術中の脳・神経モニタリング、ナビゲーションシステムを利用しつつ、
迅速免疫診断(後述)で確実な診断を得て、安全性かつ根治性の高い治療を
心掛けています。
腫瘍(グリオーマ)は、CT・MRIでは腫瘍浸潤範囲が正確に描出できないため、PETを用いた代謝画像( 11C-メチオニン)は腫瘍浸潤を可視化します。また18F-fluorodeoxyglucose(FDG)は悪性度診断に有用です。メチオニンPETは、秋田県立循環器・脳脊髄センターの協力を得て、臨床使用しています。腫瘍の浸潤範囲を的確に把握し、腫瘍の悪性度を考慮した手術を行っています。重要な脳機能を有する部位に近接して腫瘍がある患者さんでは脳機能が様々に偏位しているため、患者さんごとに脳機能マッピングを行い、機能的に重要な部位(大脳皮質あるいは神経線維)を可視化することも重要です。 functional MRI(fMRI)、ポジトロン断層画像(PET)、MRIを用いた神経線維画像化(tractography)による神経線維の走行を考慮して手術を計画することで、術後の機能障害を回避しながら腫瘍を最大限の摘出を心掛けています。
2-3時間→30分に短縮され、染色態度は通常の方法と同等。
適切な術中診断、悪性度の判定に寄与できる。
術中迅速免疫診断や腫瘍分子診断は当科の特徴です。腫瘍の種類や悪性度、切除辺縁への浸潤の有無を術中に判定するために術中迅速免疫診断を利用し、安全確実に腫瘍切除を行っています。
迅速免疫染色は、秋田大学と秋田県産業技術センターが開発した世界初の技術で、術中の免疫染色の時間は30分程度に短縮され、臨床応用が可能となりました。臨床利用とともに技術の有用性を示すための臨床研究を推進しています。
分子診断は2016年以降、脳腫瘍の分野に導入された概念です。
現在では多くの脳腫瘍でプレパラートの所見に加え、腫瘍細胞の遺伝子的変化を調べることで、病理所見と分子生物学的所見を併せた「統合診断」を行うことが一般的です。
当科では脳腫瘍の病理診断における世界的な中心地であるハイデルベルク大学(ハイデルベルク・ルプレヒト=カール大学/ドイツ)と共同研究を行った経験を生かし、統合診断の概念を臨床に導入して、最新の診断に沿った治療を行っています。ハイデルベルク大学との交流は現在も続いており、先方の臨床研究に参加したり、時に自施設で診断困難な症例を相談し、意見交換しながら診断・治療を行うなど、グローバルな活動を行っています。
病理所見から腫瘍の系統と悪性度を診断。
分子解析により、細かな分類と遺伝子的な悪性所見を検出。
これらを統合して最終診断を下す。本症例は膠芽腫とされる。
| 経蝶形骨洞 (けいちょうけいこつどう) |
2018 | 2019 | 2020 |
| 手術件数 | 17 | 18 | 14 |
下垂体腺腫(かすいたいせんしゅ)(下垂体腫瘍)をはじめとした下垂体近傍疾患の
治療を行っています。「間脳(かんのう)下垂体」は体を維持する真の中枢で、多彩な腫瘍が好発しますが、その病態や機能の理解は「内分泌学」に基づきます。
内分泌内科、小児科、放射線科や病理など関連各科と密に連携しながら、患者さんに最も適した診療を行っています。