臨床の紹介
当教室では脳血管障害や脳腫瘍の治療を中心に、脊椎脊髄疾患、先天性奇形など脳神経外科全般に亘り、最先端の治療を行っています。具体例としては、脳磁図(MEG)による術前の神経機能マッピング、ニューロナビゲーションシステムや術中DSAを用いた手術があげられます。また、脳神経外科の分野でも近年、低侵襲性の治療の必要性が高まり、神経内視鏡を用いた手術やマイクロマルチリーフコリメーターを用いた定位的放射線治療(ライナックナイフ)にも取り組んでいます。ライナックナイフの分野では日本有数の症例数を誇っています。マイクロサージェリーによる脊椎・脊髄の低侵襲外科治療も急速に発展している分野です。
脳血管障害
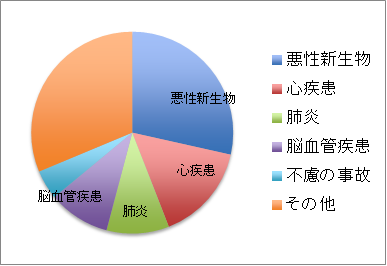
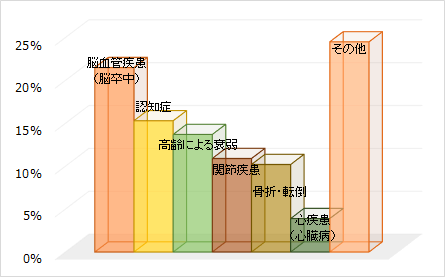
脳血管障害は平成23年度の人口動態統計によると脳血管障害による死亡数は12万3867人(9.9%)で死因の第4位となっています(第1位悪性新生物28.5%、第2位心疾患15.6%)(図1)。ただし、65歳以上の寝たきり原因では第1位(図2)をしめ、介護を要する患者さんが多く、高齢化社会とも相まって大きな社会問題となっています。 脳血管障害は一般的には「脳卒中」と呼ばれ、一説には「悪い風にあったて倒れる」という意味があり、秋田では「あたる」と表現されることもあります。 脳血管障害には脳血管が破綻して出血をおこすものと、脳血管が詰まって栄養が行き渡らなくなるものがあります。ここでは代表的な病気について、当科の特色ある診療を交えて説明します。
脳動脈瘤手術
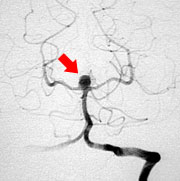
脳動脈の瘤(動脈瘤)(図3)はある日突然破裂し、くも膜下出血を発症します。くも膜下出血は全体のおよそ30%が亡くなってしまう予後不良な病気です。症状は突然の激しい頭痛で通常嘔吐も伴います。
脳動脈瘤の治療は開頭術による脳動脈瘤頚部クリッピング術と血管内手術による脳動脈瘤塞栓術がありますが、現状ではクリッピング術が主流です。当科では破裂脳動脈瘤はもちろんのこと未破裂脳動脈瘤に対しても積極的に外科的治療を行っています。手術を行うにあたっては安全にかつ、確実に手術を行うことが是大前提です。そこで当科では以下にのべる工夫を行い、手術合併症を限りなくゼロになるように日々努力しています。
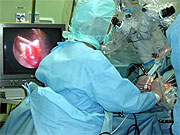
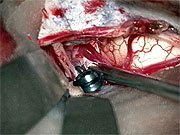
神経内視鏡による同時観察下で顕微鏡手術(図4)。
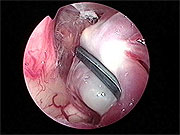
神経内視鏡は顕微鏡の死角を補い、動脈瘤周囲の細い血管を温存することに非常に有用です(図5、6)。この方法は当科において確立され、現在では動脈瘤手術において実に有用で必要な方法として認められています。
術中脳血管撮影
治療困難な大型動脈瘤や深部にある動脈瘤では顕微鏡観察だけでは完全なクリッピングができているのか、或いは動脈瘤の親血管が狭くなっていないかといった検討が十分にできないことがあります。そこで当科では術中血管撮影を行い、完全なクリッピングと、親血管の血流が保たれていることを手術中に確認し、手術の確実性、安全性を向上させています。
術中電気生理学的モニタリング
通常の手術では患者さんは全身麻酔で動かないように筋弛緩剤が投与されます。そのため術中になんからの障害が生じていても手術中には判断できません。当科では麻酔科医の協力を得て、筋弛緩剤を投与しない状態で、術中患者さんに微弱な電気刺激を与えて、運動機能や感覚機能に異常がおきていないかを観察しながら手術を行っています。
脳動静脈奇形
脳動静脈奇形は先天性の血管奇形のひとつで脳出血や痙攣発作の原因となります。最も基本的な治療法は手術による全摘出ですが、大きさ、発生場所等によっては放射線治療が選択される場合もあります。
当科では放射線治療班と症例検討を行い、個々の患者さんに最も適切は治療を提供しています。 脳動静脈奇形の手術では、術中脳血管撮影を常に行い、全摘出を確認しています。また場合によっては脳動脈瘤手術同様に電気生理学的モニタリングも併用し、確実、安全な手術を行っています(図7、8)。
虚血性脳疾患
脳梗塞の治療の中で、最近ひとつのトピックスとして急性期脳梗塞の血栓溶解療法が注目されています。それはrt-PA(アルテプラーゼ)静注療法がアメリカに遅れること約10年、2005年10月に本邦でも認可され、実際に使用できるようになりました。
しかし発病から投薬まで3時間以内に行わなければならず、この治療を受けることが可能な患者さんは一部の方に限られます。手足に力が入りにくい、しびれる、言葉が出にくい、ものが見えにくいなど、なにかおかしいなと感じたら迷わず、病院を受診してください。
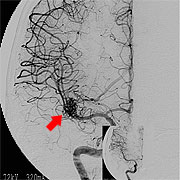
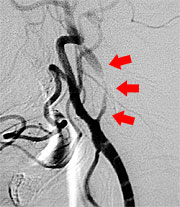
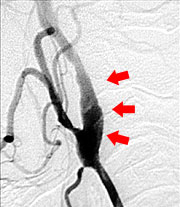
さて当科では脳梗塞予防手術を積極的に行っています。最近食生活の欧米化で内頚動脈起始部狭窄症が増加しています。この病気に対しては外科的治療と血管内治療がありますが、当科では主に外科的治療によって内頚動脈の厚くなった内膜を剥離して血管を広げ、脳梗塞を予防しています(図9、10)。
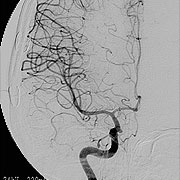
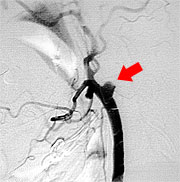
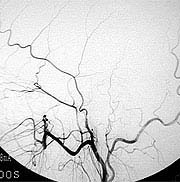
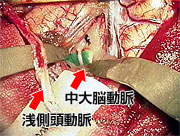
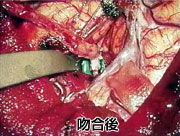
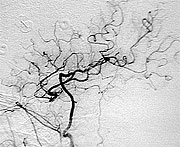
すでに詰まってしまっている患者さんに対しては症状が軽い場合であれば、頭蓋内血管と頭蓋外血管とのバイパス手術を行い、症状の悪化を予防しています(図11,図12,図13)。
当科の脳卒中診療は、各診療科の協力を得て、診察、入院はもちろんのこと、CT、MRI、脳血管撮影等の検査や手術を24時間体制で行うことが可能です。また敷地内にはヘリポートが完備されており、遠隔地からの患者さんの搬送も受け入れています。
外来診察のご案内
毎週木曜日 午前9時から午前10時30分まで受付(急患、急病はこの限りではありません)。
予約制で診察しておりますが、新患、急患の方の診察等で診察時刻が予約時刻から遅れることがあります。
その際には御理解と御協力をお願いいたします。