はじめに
「胆道がん」はあまりなじみのない病気だと思いますが、がんの死因別に見てみると、胆管がんは第6位と肺・胃・大腸・肝臓・膵臓に次ぐ死亡者数であり、決してまれな病気ではないことが分かって頂けるのではないでしょうか。ここでは胆道がんはどんな病気でどのような症状が出るのか説明するとともに、治療方法と成績、さらには治療効果を上げるための当科の工夫について述べたいと思います。
胆道の解剖・生理
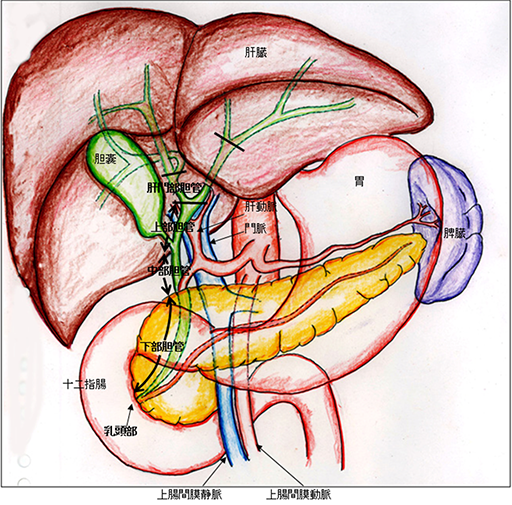
胆道および周囲臓器である肝臓、十二指腸、血管の解剖図を図1に示します。胆道とは肝臓で作られた「胆汁」という消化液を十二指腸まで運ぶ全経路を指し、胆汁を流す管である「胆管」、胆汁を一時的に貯留する袋である「胆嚢」、十二指腸の出口で胆汁の分泌を調整している「十二指腸乳頭部」に分けられます。細い胆管が肝臓の中を走行し、肝臓の中心に向かって徐々に合流して次第に太くなります。肝臓の外に出ると左と右の2本、さらにこの2本が合流して1本の管となります。途中で胆嚢へ分岐した後に十二指腸乳頭部につながります。肝臓の中の胆管を「肝内胆管」、肝臓の外の胆管を「肝外胆管」と呼びます。さらに肝外胆管は肝門部胆管、上部胆管、中部胆管、下部胆管の4つの部分に分けられています。下部胆管は膵臓の中を貫いて十二指腸につながっています。
胆道がん
がんは肝内胆管、肝外胆管のどちらにも発生しますが、肝内胆管がんは肝臓がんに分類されます。ここでは肝外胆管(胆管、胆嚢、十二指腸乳頭部)にできるがんに焦点を絞って説明します。胆道がんは胆管の内側の粘膜から発生します。直径がたった1cmしかない胆管は、がんがさほど大きくなくても簡単に詰まってしまいます。「胆管がんは小さいのであれば、治りやすいのではないか」と思われるかもしれません。しかし、胆管がんは主病変が小さくても、がん細胞が胆管外へ簡単に拡がり、進行しやすいといった特徴があります。なぜなら、胆管壁の厚さは非常に薄く、1mmもありませんので、胆管の内側にできたがんが外側に向かって進展すると、すぐに胆管壁を突き破り胆管の外に顔を出してしまうのです。図1を見ていただくと分かるように、胆管の近くには2種類の大事な血管が存在しています。この血管は肝臓に酸素を運ぶ「肝動脈」と小腸からの栄養分を運ぶ「門脈」で、胆管に接しながら並んで肝臓の中に入っていきます。さらに、胆管の周りには細かな神経やリンパ節も豊富に存在しています。このような解剖学的位置関係が原因で、がん細胞が胆管の外に出てくると、体全体につながる道筋である血管、神経、リンパ節へと簡単に浸入し全身に散らばるのです。これが胆管がんはたとえシコリとしては小さくても、広い範囲にがん細胞が広がっている事が多い理由です。この特徴が胆管がんを治しにくくしている元凶なのです。
胆嚢も同様ですが、肝臓に付着しているといった解剖学的特徴から、がんが肝臓内へ浸潤しやすい傾向にあります。
ただし、十二指腸乳頭部がんは周囲に重要な血管が少ないことと、胆汁の出口で閉塞するため、胆管や胆嚢に比較すると比較的早期に発見されやすい特徴があります。
症状
胆管は一番太いところでも直径1cm程度の非常に細い管ですから、胆管の中にがんができると胆管内腔は閉塞し、胆汁が流れなくなってしまいます。それでも肝臓は胆汁を作り続けますので、行き所のなくなった胆汁は閉塞した部分より肝臓側の胆管の中に貯留し、胆管はどんどん太くなります。ついには胆管の中の圧が高くなり、胆汁が胆管から逆流して血管に入り込むようになります。胆汁中にはビリルビンという黄色い色素が含まれていますので、血液に混入したビリルビンが全身に運ばれ、全身にビリルビンが沈着します。特に皮膚、目といった白い部分は際立って黄色く変色してしまいます。これが「黄疸(おうだん)」と呼ばれる症状です。黄疸が高度になると、胆汁中の胆汁酸という物質が皮膚を刺激するため、体が痒くなります。また、胆汁が十二指腸に流れていきませんので、大便の色が灰色(大便の茶色は胆汁の色なのです)になります。さらに尿もビリルビンによってさらに黄色みを増し、濃い色となります。他に、胆汁の流れが停滞することによって胆管内に細菌が繁殖しやすくなり、高熱を出すこともあります。ただし、黄疸は、がんだけでなく胆管結石で胆管が閉塞しても発生しますので、”黄疸イコールがん”というわけではありません。
検査
胆管は体の奥深くに存在する細い管であるため、胃や大腸のようにバリウムやカメラを用いた検査で簡単に調べることはできません。がんの存在位置やがんの広がりなど、正しく診断するためには、以下のような検査が必要となります。
-
CT検査
X線で得られた情報をもとに体を輪切り状に画像化し、内臓の状態を詳しく知る事が出来る検査です。造影剤を注射することで臓器周辺の血管が白く映し出されるため、さらに詳細な情報を得る事が出来ます。最近のCTは0.5mm程度の間隔で輪切りにして撮影することが出来るようになったばかりか、画像をコンピューター処理することで、色々な方向で撮影した写真や立体的な画像を作ることができます。図2Aは通常のCTで得られるお腹の臓器の輪切り像ですが、図2Bのような縦切りの写真を作成すると、胆管が全長にわたって見えるようになるため、輪切りでは分かりにくかったがんの位置が分かるようになります。このように胆管がんに対して最新のCTで検査をすれば、胆管全体を詳しく観察することができますので、がんの存在部位を正しく診断することができます。さらに、胆管周囲の血管とがんの位置関係を詳細に観察することができますので、どんな治療が一番効果的なのか判定することができます。
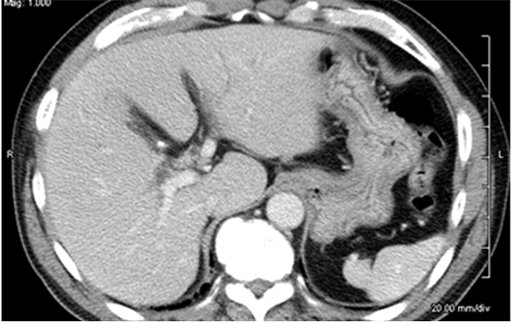
図2A 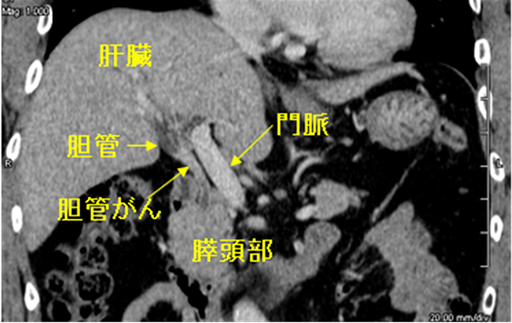
図2B -
MRI検査
X線ではなく、磁力を用いて臓器の状態を画像化する検査です。新しいMRIの機械では造影剤を用いなくとも胆管のみを画像化することができるので、CTと同様に減黄処置を行う前に検査を行うと、胆管がどこで細くなっているかが明確になります。
-
内視鏡的逆行性胆管膵管造影
胃カメラ(内視鏡)を十二指腸まで挿入し、乳頭部から胆管へ細いチューブを送り込み、このチューブから造影剤を注入した後にレントゲン写真を撮ると、胆管全体が映し出されます。この検査によって胆管のどこが腫瘍によって細くなっているのか、また腫瘍によってどれくらいの範囲が細くなっているのかを把握することができます。
-
経皮経肝胆道造影
腹部超音波で確認しながら皮膚の上から肝臓の中にある拡張した胆管を目がけて直接針を刺し、造影剤を注入して胆管をレントゲンで映し出す方法です。内視鏡的逆行性胆管造影と同様、胆管がんの位置を把握するために有用な検査です。
-
超音波内視鏡
通常の超音波では体の奥深くで見にくい胆管も、内視鏡の先端に超音波装置を付けて胆管に近い胃や十二指腸から観察すると、胆管の壁が明瞭に見えて、がんの拡がりを正しく診断出来ることがあります。
-
減黄処置
黄疸を放置すると、胆管炎などを併発して全身状態を悪化させるばかりでなく、肝機能も悪化するために、胆管がん治療の妨げになります。よって、CTやMRIなど必要な検査が終わったら、胆管の中にプラスチック製のチューブを挿入し、十二指腸に流れ込めなくなった胆汁を体の外や腸の中に逃がしてやる「減黄処置」を行い、早急に黄疸を改善させる必要があります。チューブ留置は内視鏡的または経皮経肝的に行う方法があります。
図3にそれぞれのチューブ留置法を示します。内視鏡的に行う場合は、乳頭部から胆管狭窄部を越えて肝臓側の拡張した胆管の中までチューブの先端を押し込みます。反対側のチューブの先端は、十二指腸内に置いてくる方法と、胃・食道・喉を経由して鼻から出す方法があります。また、経皮経肝胆道造影と同時に行う場合には、造影で用いた針の中に柔らかい針金を通して胆管の中まで到達させ、この針金に添わせてチューブを挿入することで、胆汁を体外に導けるようにします。それぞれの方法には一長一短があるため、患者さんの状態によってどちらにするか決定します。
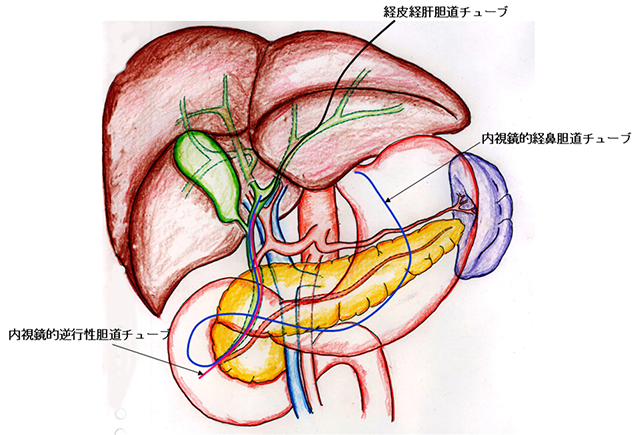
図3
胆道がんの進行度
胆道がんはがんの広がりによってI期からIV期までの4段階のステージ(病期)に分けられます。I期は早期がん、Ⅱ~IV期は進行がんに相当します。
| I期 | がんが胆管の中だけにとどまっている段階 |
|---|---|
| II期 | がんが胆管壁の外へわずかに染み出している段階 |
| III期 | がんが胆管と隣り合う臓器(膵臓、肝臓、十二指腸)や血管へ明らかに浸潤している、 あるいはリンパ節に転移している段階 |
| IV期 | がんがさらに大きな血管に浸潤しているか、離れた臓器やリンパ節、腹膜に転移がある段階 |
早期であればあるほど、がんが局所にとどまっていますので、治療によって治る確率が高くなります。進行するとがん細胞が血管やリンパ管に入り込み、全身のあらゆるところに広がっている可能性が高くなりますので、治療が非常に難しくなります。
治療
胆道がんの治療はがんの進行度に合わせて最適なものを選択します。治療法は手術、放射線療法、化学療法があり、場合によってはそれぞれの方法を組み合わせて治療をおこないます。
-
手術
がんの手術で一番大事なことは「がん細胞を取り残さないよう、取れる範囲のものはすべてとる」ことです。手術の方法は、がんができた場所によって大きく異なります。
A) 肝門部、上部、中部胆管がん
肝門部領域胆管の場合、がんが肝臓の中を走行する胆管にまで広がりやすい特徴があります。ですから、肝臓の外を走行する胆管だけを切除しても、小さながん病巣が肝臓内の胆管に残ってしまうため、手術を受けたとしてもがんが再出現してしまいます。がんを取り残さないようにするには肝臓内の胆管も一緒に取り除く必要があります。さらにがんが肝臓内の胆管にまで拡がっていなくても、肝臓の右側を栄養する動脈ががんに巻き込まれている事が多く、動脈もがんとともに切除しなければいけません。以上の理由から、肝臓の右半分(右葉)や左半分(左葉)、場合によってはそれ以上を切除する大量肝切除が必要になります。
図4Aと図4Bに肝臓の右葉と胆管を切除する方法を示します。肝臓側に残った胆管をそのままにしておくと、胆汁はお腹の中に全部漏れてしまいますので、胆汁が再び腸の中を流れるよう、作り変えなくてはいけません。その方法は図4Cに示します。まず小腸を十二指腸付近で一旦切断して肝臓のところまで持ち上げます。持ち上げた小腸の先端付近の横壁に開けた小さな穴と胆管の切除断端を細い糸で縫い合わせ、胆汁の流出路を作ります。切断して残った十二指腸側の小腸は、胆管と縫い合わせた小腸の約30cm肛門側の横壁と縫い合わせることで、食べたものは腸の中を流れるようになります。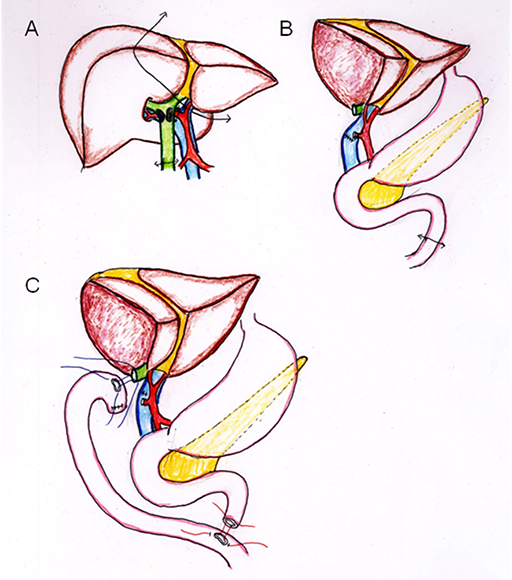
図4 B) 中部、下部胆管がん・十二指腸乳頭部がん
がんの位置が肝臓から離れていますから、肝臓を切る必要はありません。しかし、下部胆管は膵臓を膵頭部で貫通していますので、多くの場合は膵臓の中までがん細胞が広がっています。したがって胆管と一緒に膵臓を一部切除する必要があります。また、膵臓の右側は十二指腸にくっついていますので、十二指腸も切除します。この術式を膵頭十二指腸切除といいます。この術式は膵臓がんにも用いられていますので、詳しくは膵臓がんのところをご覧下さい。
C) 広範囲胆管がん
がんが肝門部から下部胆管にわたって広く存在していることがあります。このような場合には、肝切除と膵頭十二指腸切除を同時に行いますが、切除臓器が多量であること、手術時間が長くなること、出血量も多くなることなど、体に大きな負担がかかる治療法です。年齢や臓器の機能を詳細に調べて、手術に耐えられるかどうかを慎重に判断する必要があります。手術に耐えるだけの予備能力がないと判断された場合には、手術以外の方法を選択することがあります。
D) 限局胆管がん
偶然見つかった非常に早期の胆管がんで、特に胆管の中程に存在する場合にのみ肝外胆管のみを切除する方法が選択される事があります。手術の規模は小さく、体に与える負担も少ないため、安全な手術術式ではありますが、広がりやすい特徴を持った胆管がんではその適応になるケースは極少数です。進行胆管がんに対してこの術式を行った場合、肝切除や膵頭十二指腸切除を行った場合に比較して明らかにがんの再発率が高いことが報告されています。簡単・安全といった理由のみでこの術式を安易に選択すべきではありません。
E) 胆嚢がん
胆嚢がんの進展状況は非常に多彩であるため、進行度に応じた単純な術式決定は不可能です。単に胆嚢を摘出する手術で済むこともありますし、肝門部領域胆管がんや広範囲胆管がんと同じような拡大手術が必要とされる場合もありますので、がんの拡がりを正しく判断することが非常に重要になります。
-
放射線療法
手術の適応が無いと判断された場合や全身状態が悪くて高侵襲の手術に耐えられない場合に行われる治療です。放射線を当てることによってがん細胞の遺伝子に傷をつけがん細胞を死滅させる方法です。体の外から胆管の周りに放射線を当てる「外照射」と胆管の中に入れたチューブの中に放射線が出る針(線源)を入れて、胆管の中からがん病巣に放射線を当てる「内照射」があります。外照射の場合、胆管の外にまで浸潤したがん細胞にも効果を発揮しますが、正常な細胞や組織にも放射線の影響がおよんでしまうため、臓器障害を引き起こす可能性があります。このため、なるべく正常組織に放射線が当たらないよう、照射範囲を狭くして少しずつの照射を繰り返して副作用の軽減を図ります。内照射はがん病巣の近くから放射線を当てられますから、がんのみに効率的に照射を行うことができますが、胆管の外に染み出したがん細胞には放射線が届きません。また転移したリンパ節にも放射線が全く当たりません。そこで、外照射と内照射を組み合わせ、お互いの悪いところを補うことで放射線の効果をさらに高める工夫も行っています。
-
化学療法(抗がん剤)
胆管がんに一定の効果を発揮する抗がん剤である塩酸ゲムシタビン、シスプラチン(注射薬)の組み合わせ、またはTS-1(飲み薬)を使用して治療を行います。どちらが優れているかはっきりした証拠はありませんので、患者さんの希望にあわせて薬を選択します。しかし、たとえ薬によってがんが小さくなっても、がんが消え去ることはありません。細胞が薬に対する抵抗性を獲得してしまいますので、最初のうちは効果が認められていても使用していくうちに薬が全く効かなくなる時期が訪れます。
胆道がんに対し、唯一根治が期待できる治療法は手術しかありません。
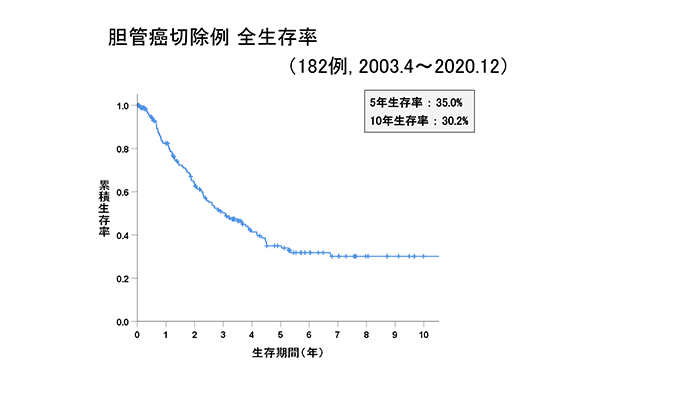
胆道がんの全身に広がりやすい特徴が原因で、手術療法の成績も決して良好とは言えません。ただ、胆管のみならず肝臓も含めて大きく取るといった試みがなされるようになってから、術後の生存率は飛躍的に向上しています。例えば胆管がんの全国集計から得られたデーターでは、手術を受けられた患者さんの場合、5年生存率は26%、手術以外の治療法(放射線、化学療法、無治療)を受けた患者さんの場合は1%となっています。このことからも手術が唯一根治を期待できる治療法であることが分かっていただけると思います。
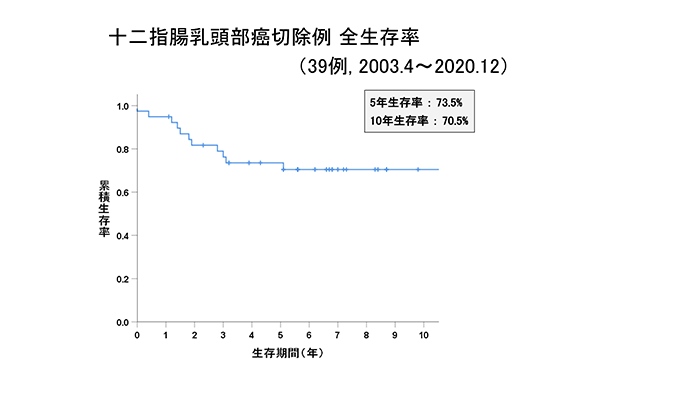
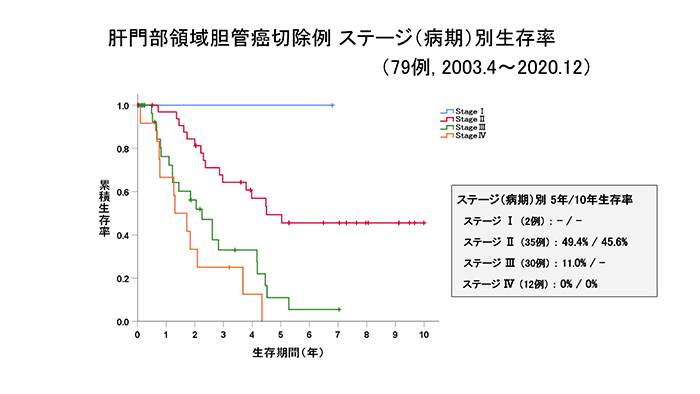
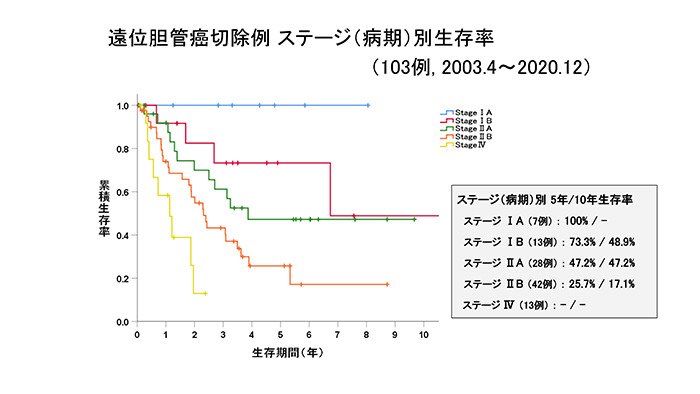
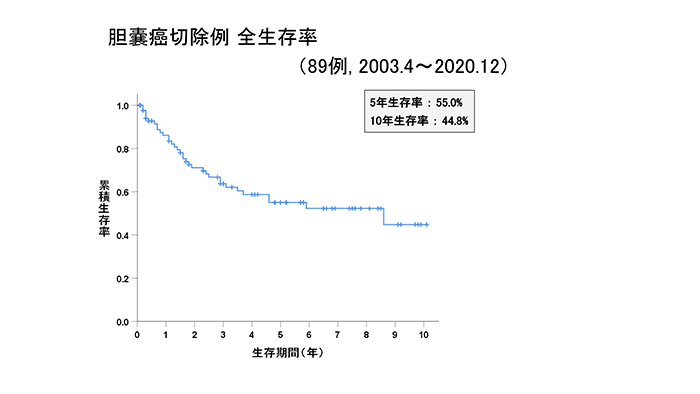
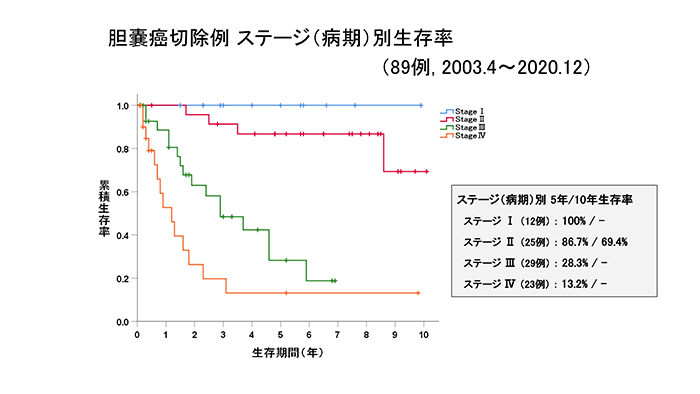
当科における胆管がん、胆道がん(胆管がん+胆嚢がん+十二指腸乳頭部がん)切除例の成績をグラフに示します。いずれのがんも進行がんに比べて早期がんのほうが、治療成績が良好であることが分かると思います。黄疸症状が出たときには躊躇せず、すぐに病院を受診する必要があります。
当科の特徴
当科における胆道がんの手術を安全に、かつ根治的に施行するための工夫
胆道がんを取り残さないようにするには、肝臓に流入する血管の走行と胆管の位置関係やがんの進展範囲を正確に診断し、手術前にどのような切除法が一番いいのか決めなくてはいけません。特に肝門部領域胆管がんや胆嚢がんの手術法を決定するためには、最新の医療機器のみならず、外科医の豊富な経験と知識が必要となります。
当科では肝胆膵内科や放射線科とともに、がんの進展範囲を正確に診断すると同時に、速やかな術式選択とその術式に必要な適切な減黄処置を行う事によって、手術までの期間短縮を心がけています。
手術が唯一の治療法であることから、すべての胆道がんの患者さんに外科的治療を選択したいと思っているのですが、残念ながらそうはいきません。肝臓は胆汁を作ること以外にも、体の栄養を蓄え、必要に応じてエネルギーやたんぱく質を作り出す仕事や体の毒を消し去る仕事もしています。大事な肝臓を大きく切除する必要がある胆管がんの手術では、肝臓の体積が3割程度しか残らず、術後の体を支えるだけの仕事ができなくなってしまいます。胆管がんでは細い胆管と小腸を縫い合わせる必要がありますが、肝機能が悪いとたんぱく質が十分作られず、縫い合わせた部分がくっつきません(傷が治るにはたんぱく質が必要なのです)。そうなるとくっつきの悪いところから胆汁や小腸内の細菌がお腹の中にばら撒かれ、腹膜炎を併発してしまいます。このような感染が起こると肝機能をさらに悪化させて、肝不全の状態に陥る可能性があります。さらに、アルコールやウイルス性肝炎や脂肪肝などで肝機能が悪い患者さんに肝臓の大量切除を行うと、肝不全となり手術が原因で命を落としてしまう危険性が高くなります。ですから、手術前の肝機能評価に加えて、どれくらいの量の肝臓が残るのかを正確に計算する必要があります。まずは必要とされる術式を予測します。減黄処置を行い黄疸が改善するのを待っている間に肝臓全体、切除する肝臓、および残る肝臓の体積をCTで計算し、何%残せるのかを見極めます。30%-40%に満たないと判断された場合、残す側の肝臓を手術前に大きくし、術後の肝不全を防止する工夫をします。どうやって大きくするかというと、切除する予定の肝臓側の門脈を薬で完全に詰めてしまい、残す予定の肝臓だけに門脈血が流れるようにするのです。この手技を「門脈枝塞栓術」といいます。門脈には小腸から吸収された栄養分が豊富に含まれていますので、残す予定の肝臓はこの栄養分を独り占めするため、大きくなれるのです。詰めてから約3週間程度でおおよそ1.2倍から1.4倍程度まで肥大し、詰められた切除予定側の肝臓は逆に小さくなります。この手技によって、昔なら残る肝臓の体積が小さいからという理由だけで手術ができないと判断されていたような症例でも、肝不全を起こさずに手術をすることが可能となりました。
また、胆管に沿って走行している門脈本幹やすべての肝動脈ががんに巻き込まれている場合、以前には手術適応は無いと診断されていました。これらの血管を切除すると肝臓への血流が途絶えてしまい、肝不全に陥るとされてきたからです。しかし、がんに巻き込まれた血管を切除した後、血液が再度流れるように血管同士をつなぎ合わせる血行再建術を行うことで、切除率や治療成績を向上させる工夫も行っています。また、手術成績のさらなる向上を目指し、抗がん剤や放射線治療を組み合わせた治療も積極的に行っています。
以上のように胆管がんは術前処置、術式決定、手術、いずれもが非常に高難度ですが、当科は日本肝胆膵外科学会の高度技能専門医修練施設に認定されており、肝胆膵外科の専門施設として、安全かつ根治性の高い治療を提供できるよう、常に努力しています。
当科での治療成績
胆管がん
胆嚢がん
十二指腸乳頭部がん