肝臓の解剖・生理
肝臓は右上腹部に位置する臓器で、代謝や解毒といった体を支えるはたらきをしています。肝臓は肋骨に囲まれているので、通常は体表から触れることはできません。肝臓にできる肝がんは、肝臓から生じる原発性肝がんと、大腸など他臓器のがんが肝臓に転移してできる転移性肝がんの大きく二つに分類されます。ここでは原発性肝がんのほとんどを占める肝細胞がんについて説明します。
肝細胞がん
原因
肝細胞がんは日本人の部位別がん死亡数の、男性では4番目、女性では6番目に多いがんです(2013年)。肝細胞がん患者さんのおよそ70%がC型肝炎ウイルス陽性、15%がB型肝炎ウイルス陽性であり、B型またはC型肝炎ウイルス陽性である方は、肝細胞がんをおこしやすい高リスクであるといえます。また、慢性肝炎から肝硬変へと肝臓が傷んだ状態になるほど、肝細胞がんが発生しやすくなります。
近年、B型またはC型肝炎ウイルスに有効な治療法が開発され、B型肝炎やC型肝炎も治せるようになってきました。肝炎を治すことで、肝細胞がんの発生するリスクが低下し、肝細胞がんの予防につながるものと考えられます。肝炎ウイルス以外の肝細胞がんの発生原因としては、アルコール多飲によるアルコール性肝障害・肝硬変や肝臓に脂肪が蓄積し生じる非アルコール性脂肪肝炎(NASH)などがあり、生活習慣が原因と考えられる肝細胞がんの患者さんが増加しています。
検査
肝細胞がんは初期症状のないことが多く、多発または大きな状態で見つかることも少なくありません。
-
血液検査
肝細胞がん患者さんでは、血液中のAFP、PIVKA-IIといった腫瘍マーカーとよばれる検査値が上昇します。しかし、がんがあるからといって必ずしも上昇するわけではありません。したがって、腫瘍マーカーの検査値が正常であるからといって肝細胞がんがないとは言えません。腫瘍マーカーの検査はあくまで補助的な検査と考えられます。
-
画像診断
診断は、腹部超音波検査、CT検査、MRI検査などといった画像診断で、肝臓に腫瘍があることで、肝細胞がんの疑いがもたれます。造影剤を使用した検査を追加することで、肝細胞がんに特徴的な画像所見があると肝細胞がんと診断できます。肝細胞がんから組織を採取し診断することは例外的で、一般には行われません。
肝細胞がんの進行度
日本で採用されている最新の原発性肝癌取扱い規約(第6版)では、腫瘍因子、リンパ節転移因子、遠隔転移因子の3つの因子から進行度(ステージ)が分類されます。
腫瘍因子(T因子)
腫瘍因子はさらに
- ①腫瘍個数単発
- ②腫瘍径2cm以下
- ③脈管(門脈、肝静脈、胆管)侵襲なし
の項目にいくつあてはまるかによりT1、T2、T3、T4に区分されます。
| T1 | ①②③の項目にすべて合致 |
|---|---|
| T2 | ①②③のうち2項目に合致 |
| T3 | ①②③のうち1項目に合致 |
| T4 | ①②③の項目すべてに合致せず |
リンパ節転移因子(N因子)
リンパ節転移の有無によってN0とN1に区分されます。
| N0 | リンパ節転移なし |
|---|---|
| N1 | リンパ節転移あり |
遠隔転移因子(M因子)
遠隔転移の有無によってM0とM1に区分されます。
| N0 | 遠隔転移なし |
|---|---|
| M1 | 遠隔転移あり |
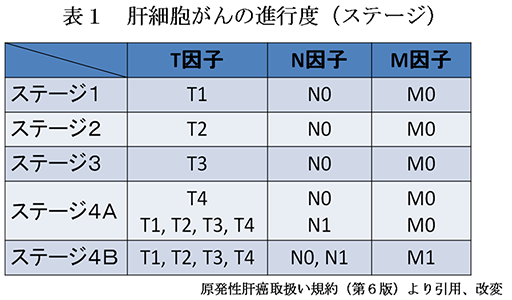
進行度(ステージ)(表1)
腫瘍因子(T因子)、リンパ節転移因子(N因子)、遠隔転移因子(M因子)のもっとも高い数値をあてはめ、ステージ1、2、3、4A、4Bの5段階として進行度(ステージ)を求めます。
例えば、T2, N0, M0であればステージ2、T2, N0, M1であればステージ4Bに分類されます。
治療
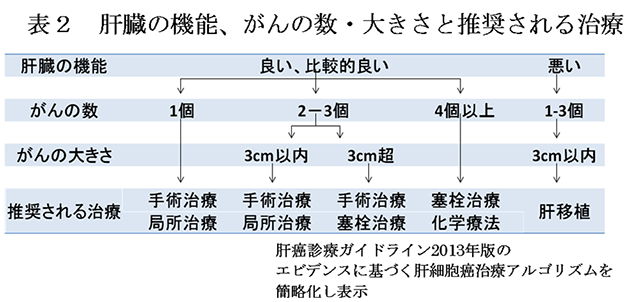
がんの治療後であっても、健康に生活できるだけの肝臓の機能を残さなければならないため、肝臓の機能を考慮していない上述の進行度分類(表1)のみで推奨される治療法が決まるわけではありません。肝細胞がんの治療法は大きく5つに分けられますが、肝臓の機能の程度や、がんの数と大きさ、またはがんの部位によって、推奨される治療が異なります(表2)。
したがって、がんの数、大きさ、部位が同じ患者さんであっても、肝臓の機能の程度によって推奨される治療が違います。
-
手術
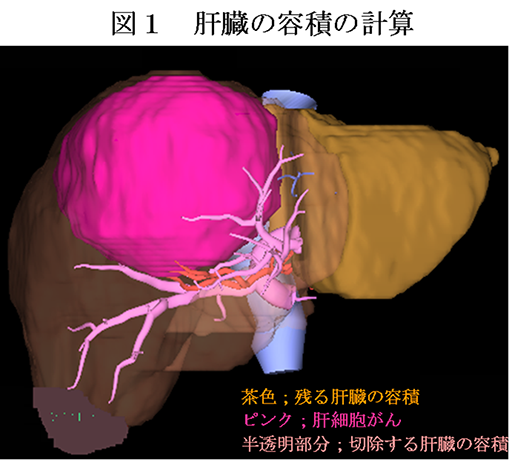
肝細胞がんは慢性肝炎、または肝硬変のような傷んだ肝臓から生じやすいので、手術ではがんの取り残しがないように切除しつつも、手術後に健康に生活していけるだけの肝臓の機能を残す必要があります。われわれは、血液検査で肝臓機能の状態を調べ、CT画像から残すことのできる肝臓の量を計算し(図1)、それらを組み合わせて評価することで手術の適応を慎重に決めています。
患者さんのなかには、大量の肝臓の切除をしなければがんが取りきれない場合があります。その際そのまま大量の肝臓を切除すると、残る肝臓が小さすぎて健康な生活をおくることができなくなる場合があります。そこで、肝臓の再生する力があることを応用した門脈枝塞栓術を肝切除の前に行っておくことで、大量の肝臓の切除を必要とする患者さんもより安全に手術を受けていただくことができます。
門脈枝塞栓術は、いずれ切除する予定の肝臓(がんが含まれる肝臓)に入る門脈の血流を止める手術手技で、局所麻酔、場合によっては全身麻酔で行います。門脈枝塞栓術を行うことで、切除予定の肝臓は小さくなり、これに反応しておよそ3-4週間で残る予定の肝臓が再生し大きくなってきます(図2)。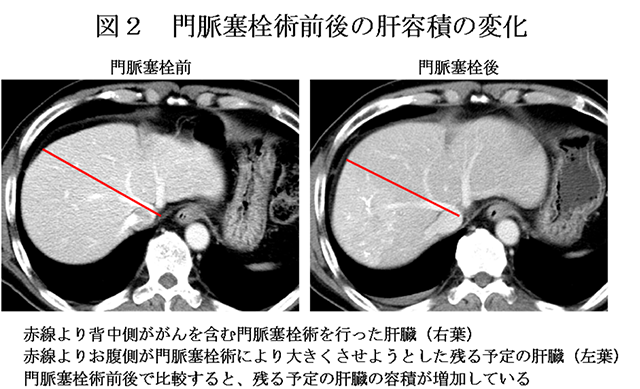
残る予定の肝臓が十分に大きくなったことを確認して、当初予定した肝臓の切除を行います。門脈枝塞栓術は世界でひろく行われている手法で、われわれも門脈枝塞栓術を行うことで肝切除の適応となりづらい患者さんであっても手術が受けられるよう努力しています。
肝細胞がんの手術時間は長く、患者さんの体の負担は大きいですが、手術は根治性が優れた治療ですので、積極的に行っています。
-
局所治療
現在もっとも一般的に行われているラジオ波焼灼術(らじおはしょうしゃくじゅつ)に関して説明します。ラジオ波焼灼術は、局所麻酔のもと肝細胞がんに径2mmほどの電極のついた針を刺し、電極より発生する熱で肝細胞がんを焼いてしまう治療法です。1回の治療で焼くことのできる範囲が直径3cmであることから、大きさが直径3cm以下の肝細胞がんが適応となります。また、肝細胞がんの個数としては、3個以下を適応としている施設が一般的です。ただし、大きさ、個数が適応内であっても、がんのできた部位によってはラジオ波焼灼術が難しいこともあります。その場合には、手術など他の治療法を選択することになります。また、2cm以下の肝細胞がんに対するラジオ波焼灼術の効果は、手術治療と同等とされていますが、2~3cmの肝細胞がんの患者さんでは手術が推奨される場合もあります。われわれは、ラジオ波焼灼術が患者さんに推奨される治療法と判断した場合、当院の消化器内科に紹介し治療を行っています。消化器内科ではラジオ波焼灼術の経験も多く、良い成績が得られています。
-
塞栓治療
肝細胞がんは肝動脈より血液を豊富に受け、大きくなります。塞栓(そくせん)治療は、肝動脈塞栓療法あるいは肝動脈化学塞栓療法と呼ばれる治療法で、肝細胞がんに酸素と栄養を供給している肝動脈の枝の血流を止めることで、いわゆる「兵糧攻め」を行う治療法です。一般には、足の付け根の動脈から細い管(カテーテル)を肝細胞がんにはいる肝動脈枝へと誘導し、薬剤で(場合によっては抗がん剤を混和した薬剤で)血流を遮断します。体への負担は小さいのですが、「兵糧攻め」につよいがん細胞が生き残ることがあり、根治性が高いとはいえません。そのため、繰り返し塞栓療法を行うことが必要な場合があります。われわれは、塞栓治療が患者さんに推奨される治療法と考えられた場合、塞栓治療では専門的な手技を要することから、当院の放射線科の協力を得て治療を行っています。
-
化学療法
化学療法は抗がん剤を使用した治療のことをいいます。化学療法では、がんをこれ以上大きくしない、進行させないことが最大の目標です。われわれが化学療法の「効果あり」と判定するのは、決してがんが小さくなることだけを指すのではなく、がんが大きくならないことや、進行していかない状態を指します。肝細胞がんに効果がある抗がん剤としては、ネクサバールという飲み薬の分子標的薬があります。この薬によりがんが小さくなる患者さんもいらっしゃいますが、残念ながらネクサバールで治療した患者さんの全員に治療の効果がでるわけではありません。副作用が強くて治療を継続できない、または治療継続できたとしても効果がないという方もいらっしゃいます。
-
肝移植
肝臓の機能が非常に悪く、かつ画像上、肝外転移や肝内血管浸潤がなくて、肝細胞がんの大きさ・個数が3cm以下3個以内または5cm以下1個(これをミラノ基準といいます)である患者さんには、肝移植が健康保険の適応になっています。日本では、生体部分肝移植術が一般的であり、肝臓を提供してくださる方(ドナー)のご協力が必要です。当科では肝移植は行っておりませんので、肝移植の適応と考えられる患者さんは経験の豊富な大学へ紹介させて頂いております。
肝細胞がんは手術後であっても、慢性肝炎や肝硬変の状態が改善しないままであると、新たな肝細胞がんが発生しやすく、再発率は1年で30%、5年で70%ほどと高い値が報告されています。しかし、仮に再発が生じたとしても、肝臓の機能が保たれるかぎり、手術も含め、何度でも治療は可能です。実際に再発のたびに肝細胞がんを治すことできた方も多数おられます。したがって、肝細胞がん治療後であっても、油断せずに検査を受けていただくことが重要です。
当科の特徴
1. ante-situm手術
肝静脈と下大静脈との合流部に広くがんがおよぶ患者さんでは、下大静脈合併切除再建術と肝静脈再建術が必要なことがあります。われわれは、このような患者さんに対して、肝移植手技を応用したante-situm(アンテ シーツム)手術を積極的に導入し治療を行っています。
2. 腹腔鏡下肝切除の導入
また最近では、がんの大きさや場所など条件に合う患者さんに対しては、根治性を保ちながら、体の負担が少ない腹腔鏡(補助)下の肝切除術も取り入れています。大きく開腹せず、おなかに開けた穴から腹腔鏡を挿入して行う手術です。昨今、腹腔鏡下肝切除術の危険性などが報道されていますが、われわれは厚生労働省が認可した腹腔鏡下肝部分切除術と腹腔鏡下肝外側区域切除術のみを腹腔鏡手術の適応としており、必要に応じて腹腔鏡補助下にする、開腹に移行するなど安全性を最優先にしています。腹腔鏡下肝切除自体が危険な治療法という訳ではなく、適切な患者様に適切な選択をして行った場合は、術後の回復も早く、体の負担も小さくてすみます。
われわれは、消化器内科、腫瘍内科、放射線科と合同で週1回の会議(消化器キャンサーボード)を行い、個々の患者さんに推奨される治療法を議論し、実際の治療を行っています。各科の枠にとらわれることなく議論し、また各科共同で治療を行うことで、肝細胞がん治療の成績向上につながると考え、努力しています。
当科での治療成績
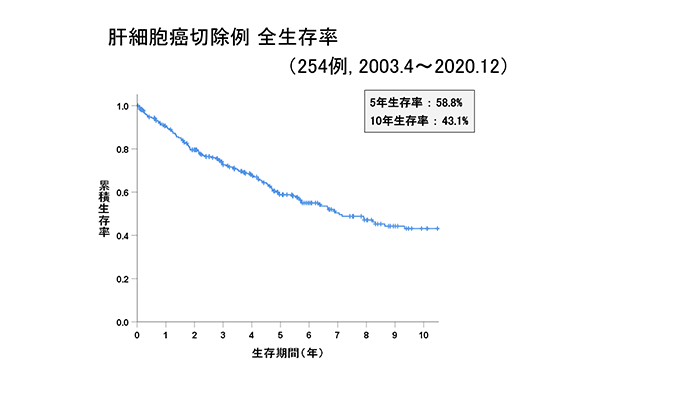
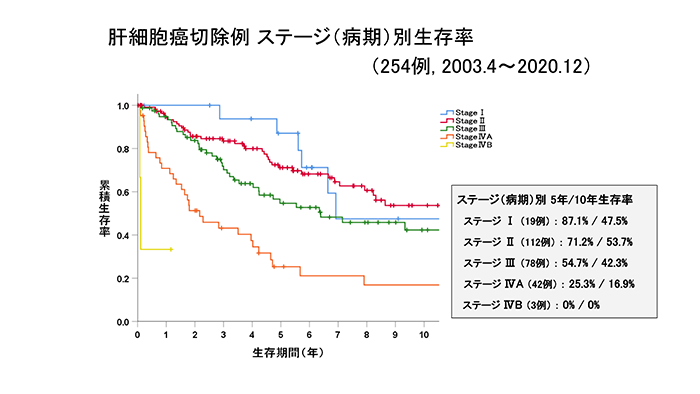
肝細胞がん
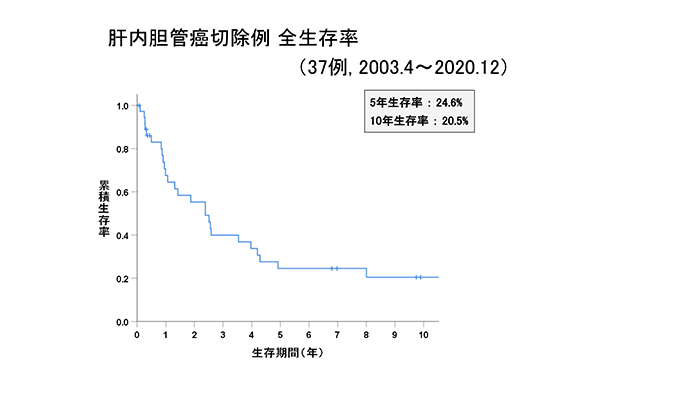
肝内胆管がん
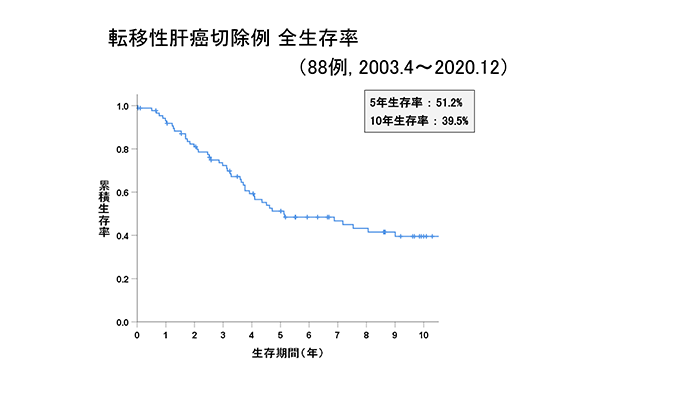
転移性肝がん