胃の解剖・生理
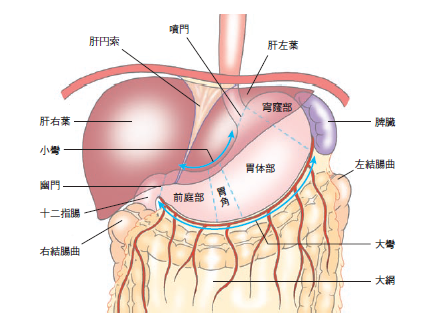
胃は噴門で食道から続き、幽門で十二指腸へと連なる嚢状の臓器です。消化管のなかで最も拡張する臓器で、容量は1,200~1,500mLあります。前壁と後壁の2面をもち、両面は小さな弧を描く上縁(右縁)と大きな弧を描く下縁(左縁)とで連なります。
上縁は小彎とよばれ肝臓と小網(肝胃間膜)でつながり、下縁は大彎とよばれ横行結腸と大網(胃結腸間膜)でつながっています(図1、2)。
前壁は、小彎に近い上部では肝臓の左葉に接し、大彎に近い下部では前腹壁と接しています。
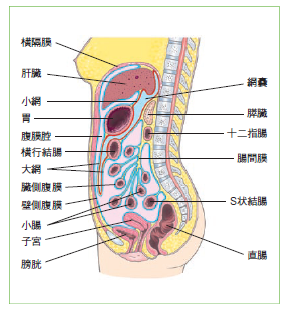
後壁は、後腹膜を介して左から脾臓、左腎臓、左副腎、膵臓と接しています。後腹膜と胃の後壁、小網、大網が嚢状の空間を形成し、この空間を網嚢といいます。
胃壁は内側から粘膜、粘膜下層、固有筋層、漿膜下層、漿膜の5層構造(図3)で、胃の内面を覆う粘膜は表層にある粘膜上皮と深部にある胃腺からできています。
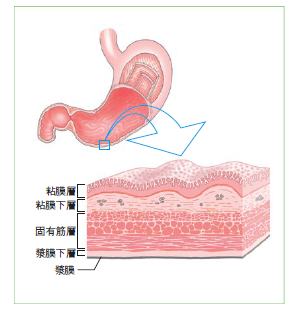
胃腺には噴門周囲に分布する噴門腺と幽門周囲に分布する幽門腺、それ以外の広い範囲に分布する胃底腺の3種類があります。
胃底腺からは塩酸、ペプシノーゲン、粘液といった胃液の主な構成成分が分泌されています。
塩酸は、胃の主要なはたらきである食物を殺菌する作用をもちます。ペプシノーゲンは酸によって活性化されペプシンとなり、たんぱく質を分解する消化酵素としてはたらきます。
粘液は、塩酸や消化酵素から胃の内壁が障害を受けないよう保護する役目をしています。
胃がん
胃がんとは、胃の粘膜から発生した悪性腫瘍のことをいいます。
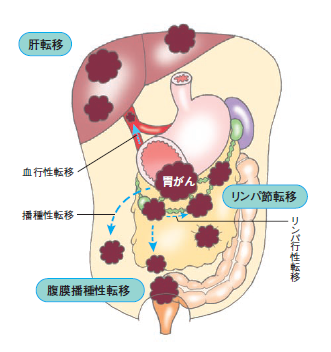
粘膜から漿膜へ向けて少しずつ胃の壁を侵食し、最終的には漿膜を貫いて周囲の臓器にまで浸潤したり、がん細胞を腹腔内全体にばらまくように広がったりします。このがん細胞が腹腔内にばらまかれて広がっていくことを、種を播くように広がることから腹膜播種転移とよびます(図4)。
また、がんが胃の壁を貫く過程で血管やリンパ管にも浸潤します。血管に入ったがん細胞は血流にのって肝臓や肺、骨などの胃から離れた場所に転移(血行性転移)し、リンパ管に入ったがん細胞は胃の周囲のリンパ節(領域リンパ節)からさらに中枢のリンパ節へと転移(リンパ行性転移)していきます。
症状
胃がんは、初期の段階では無症状で進行していきます。慢性胃炎がベースとなっていたり潰瘍を伴っていると、それらの病態による症状が出ることがありますが、胃がん特有の症状とはいえません。しかし、がんが進行し食物の通過を障害するようになると、上腹部のもたれや曖気(げっぷ)、あるいは悪心・嘔吐などの症状が出てきます。また腫瘍から出血をきたした場合は、吐血やタール状の便を認めるようになります。特に抗凝固薬を内服されている患者さんでは、貧血の精密検査で胃がんが発見される場合も少なくありません。
疫学
胃がんは、1940年代までは世界で一番多いがんであるといわれていましたが、欧米で急激な減少を認め、現在では珍しいがんの部類に入るようになりました。日本でも減少傾向にありますが、依然として死亡率は高く、男性では2位(1 位は肺がん)、女性では1位で、年間男女合わせて約5万人の患者さんが胃がんで命を落としています。胃がんの発症は40歳代から急激に増え始め、50~60歳代にピークがあります。男性の胃がんの死亡率は女性の約2倍ですが、若年者では女性に多い傾向があります。
原因
胃がん発症のメカニズムがすべて明らかになっているわけではありませんが、現在よくいわれている胃がんの原因の代表的なものを紹介します。
-
喫煙
たばこの煙に含まれるニトロソアミンやジベンゾピレンなどの発がん物質や、喫煙による活性酸素の発生が胃がん発症に関与しているといわれています(喫煙者の胃がん発症率は非喫煙者の約2倍)。
-
ストレス
ストレスによる胃の血流障害が活性酸素を発生させ、胃がんの原因になるといわれています(ストレスがある人の胃がん発症率は、ストレスがない人の約2倍)。
-
塩分の過剰摂取
高濃度の塩分が胃粘膜の細胞を傷害し、発がん物質の影響を受けやすくするといわれています(高濃度の塩分食を毎日摂取している人の胃がん発症率は、摂取していない人の約3倍)。
-
焦げ・食品添加物
食品添加物に含まれる亜硝酸塩や、肉、魚などの食品の焦げは発がん物質であるニトロソアミンを含んでいたり、生成するといわれています。
-
ヘリコバクターピロリ感染
ピロリ菌の毒素による胃の粘膜傷害が、胃がんの発症に関与するといわれています。
検査
初期の胃がんは特有の症状がありません。そのため多くの場合、検診あるいは胃炎や胃潰瘍の治療中に偶然発見されます。検診の内容は施設によって多少異なりますが、主に内視鏡検査、バリウムによる造影X線検査、ペプシノーゲン検査の3つです。
-
内視鏡
胃の内面を直接観察することが可能な検査です。最近では拡大内視鏡やNBI (Narrow Band Imaging;狭帯域光観察)などといった新しい技術の導入により、かなり初期段階のがんでも発見が可能になりました。しかし、4型胃がんのように胃の粘膜面に顔を出さず、粘膜下にびまん性に広がるタイプのがんは見落とされることもあります。
-
造影X線検査
バリウムによる造影X線検査は、4型胃がんや進行胃がんの発見に適しています。また、がんが食道胃接合部や幽門からどの程度離れているかなど、がんの局在を確認することができます。さらに、体位変換による腫瘍の移動を見ることによって周囲組織へのがんの浸潤の有無を予測するのにも有用です。しかし、初期の胃がんの発見という面では内視鏡検査に劣っています。
-
ペプシノーゲン検査
血清(血液中)のペプシノーゲンⅠとⅡの比率を見ることによって、胃粘膜の萎縮の程度を予測し、胃がんの高危険群をスクリーニングする検査です。この検査は、胃粘膜の萎縮が進むにつれて分化型腺がんが発生しやすくなるという調査結果に基づいて行われるようになったのですが、萎縮と関係なく発生する低分化腺がんや印環細胞がんは見落とされる可能性があります。また、進行胃がんの発見には適さないとの指摘もあります。胃がんの確定診断には、内視鏡による生検が必要不可欠です。また、確定診断がついた場合は全身へのがんの広がりを確認しますが、そのためにはCTや超音波検査が有用です。
分類
-
組織型の分類
胃がんの組織型は一般型と特殊型に大別されます。一般型とは腺がんのことをいい、通常臨床でみる多くがこのタイプです。特殊型というのは腺がん以外のものをいいます。一般型には、乳頭腺がん、管状腺がん、低分化腺がん、印環細胞がん、粘液がんがあります。さらに、管状腺がんは高分化と中分化に分かれ、低分化腺がんは充実型と非充実型に分かれます。特殊型には、カルチノイド腫瘍、内分泌細胞がん、リンパ球浸潤がん、肝様腺がん、腺扁平上皮がん、扁平上皮がん、未分化がんなどが含まれます。
-
肉眼的形態による分類
0~5 型の6つの型に分類します。0 型は表在型とよび、がんの深達度が粘膜下層にとどまる場合に多くみられる肉眼形態で、盛り上がりのあるⅠ型と明らかな盛り上がりも陥凹もないⅡ型、明らかに陥凹(へこみやくぼみ、穴などのこと)のあるⅢ 型に分かれます。Ⅱ型はさらに少し盛り上がりのあるa タイプと盛り上がりも陥凹もない平坦なbタイプ、少し陥凹のあるc タイプに分けられます。1型は明らかな腫瘤を形成した形で、周囲の粘膜との境界が明瞭なもの(腫瘤型)、2 型は明らかな潰瘍を形成し周囲組織との境界が明瞭な周堤を有する形(潰瘍限局型)です。3型は潰瘍を形成していますが、周堤と周囲組織との境界が不明瞭な形(潰瘍浸潤型)、4型は明らかな潰瘍形成も周堤もなく、胃壁の肥厚と硬化を特徴として、病変部と周囲組織との境界が不明瞭な形のもの(びまん浸潤型)です。5型はどれにも当てはまらない分類不能型です。
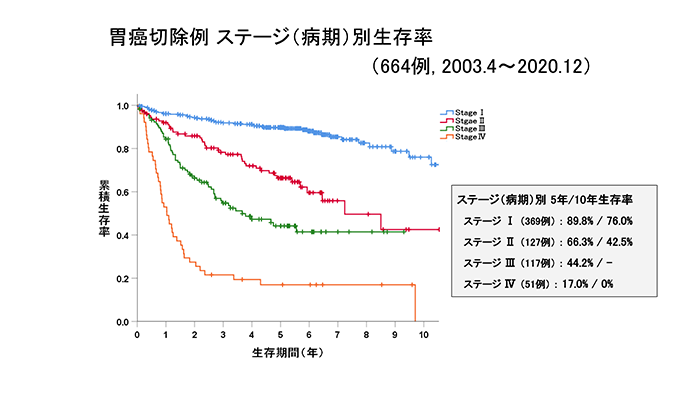
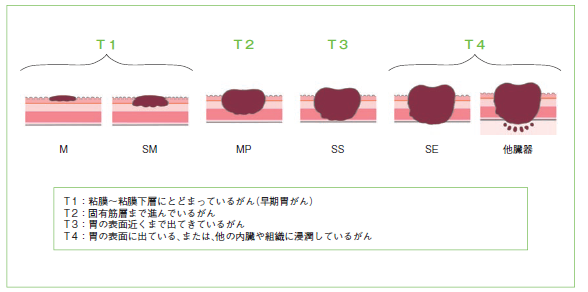
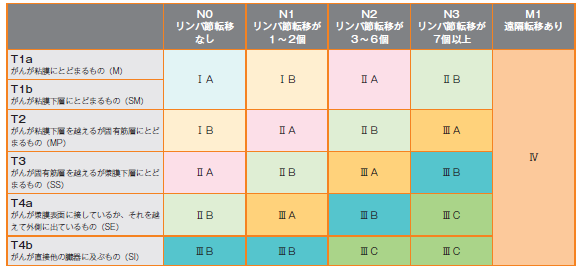
胃がんの進行度
進行度は、先にも述べたとおりがんの壁深達度(T、図5)とリンパ行性転移の程度(N)、血行性転移、播種性転移の有無(M)で決定します。表のとおり、大きくⅠ~ Ⅳ の4段階に分類し、さらに各ステージをA、BあるいはA、B、Cに細かく分類しています。この分類は、胃がんが多い日本と韓国における膨大な切除例の生存データを基に決定されたものです。
治療
胃がんの根治的治療法(がんを完全に治す方法)は、がんの切除です。化学療法(抗がん剤治療)は、あくまでも補助的な治療であり、抗がん剤治療のみで胃がんが治ることはほとんどありません。胃がんの切除方法は、内視鏡的切除と、外科的切除に大別されます。
-
内視鏡的切除
内視鏡的切除の適応は2cm以下の粘膜に限局した潰瘍を伴わない分化型腺がんですが、今後の研究によって適応が広がっていくことが予想されます。切除方法には、鋼線のスネアをかけて高周波によって病変粘膜を焼灼切除するEMR(Endoscopic Mucosal Resection;内視鏡的粘膜切除術)と、高周波ナイフを用いて病変粘膜を、粘膜下層を含めて切除するESD(Endoscopic Submucosal Dissection;内視鏡的粘膜下層剥離術)の2 種類があります。内視鏡的切除後の病理診断で、がんが粘膜下層の深部まで浸潤していた場合や、血管やリンパ管にがん細胞が侵入している場合は外科的な追加切除が必要になります。
-
外科的治療
治癒手術には、定型手術を軸に、縮小手術と拡大手術の3種類があります。定型手術とは、胃の3分の2 以上の切除とD2リンパ節郭清を行う手術です。D2リンパ節郭清とは、胃がんが転移する可能性があるリンパ節のなかで、郭清することによって予後を改善できるリンパ節をすべて切除することです。切除範囲やリンパ節郭清が定型手術に満たないものを縮小手術、他臓器合併切除や拡大リンパ節郭清を伴う手術を拡大手術とよびます。非治癒手術には、緩和手術(症状を和らげるための手術)や減量手術(がんの量を減らす手術)があり、患者さんのQOLを改善することを主な目的として施行されます。
予後
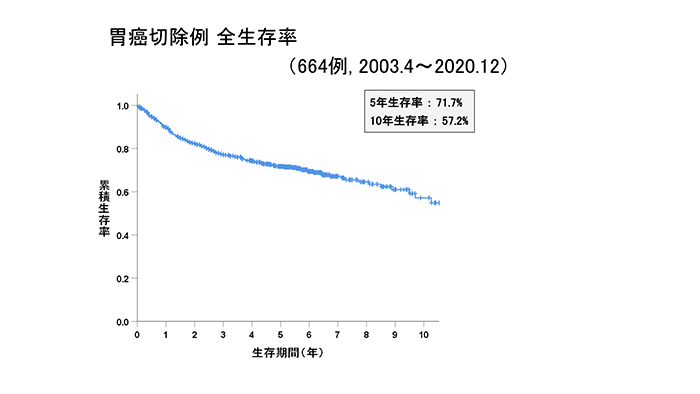
早期胃がんの術後5年生存率(手術してから5年間元気でいる確立)は90%以上であり、非常に予後良好です。しかし、進行胃がんになると進行度に応じて悪くなり、StageⅡで70%、StageⅢでは50%を下回ります。さらにStageⅣになると15%前後になります。StageⅡ以上の胃がんは、手術だけでは治りにくいため、術後に補助化学療法(抗がん剤治療)を追加することが推奨されています。最近では、手術の前に抗がん剤治療を行う試みも始められています。
当科の治療方針
1. 早期胃がんに対する積極的な腹腔鏡下手術
早期胃がんに対しては、傷が小さく術後の回復も早い腹腔鏡手術を積極的に取り入れています。腹腔鏡手術というのは、炭酸ガスで膨らませたお腹に腹腔鏡というカメラを挿入し、テレビモニターに映し出した映像を見ながら病変部を切除してくる方法です。近年は、手術手技の進歩に加え、手術機械の開発や改善・改良により安全性が高まり、多くの施設で取り入れられるようになりました。当科では2007年から導入し、良好な成績を得ています。
2. 進行胃がんに対する術前抗がん剤治療
進行胃がんに対しては、特にStage Ⅲ以上の進行度が予想される場合、先にも書いたとおり手術のみで治る可能性が50%以下と非常に悪いため、手術前にも抗がん剤治療を行う試みをしています。近年、胃がんに対する抗がん剤治療は飛躍的に進歩していますが、がんを完治できる手段は手術しかありません。かつては治り難いといわれていた進行胃がんであっても、手術治療と抗がん剤治療の組み合わせにより完治できるようになることを期待しています。
当科での治療成績